Αθηρωμάτωση
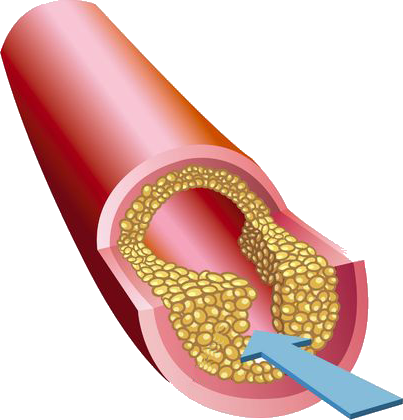 |
Η αθηρωματική πλάκα σχηματίζεται από την συμπλοκή εναπόθεση κυττάρων και εξωκυττάριων ουσιών στον έσω αγγειακό χιτώνα. Αποτελεί το παθολογοανατομικό υπόστρωμα της αθηρωματικής στεφανιαίας νόσου. Οι πρώιμες βλάβες χαρακτηρίζονται από τη διήθηση αφρωδών κυττάρων, δηλαδή μακροφάγων κυττάρων που περιέχουν προϊόντα οξείδωσης λιπιδίων και εστέρες χοληστερόλης. Οι βλάβες αυτές προοδευτικά διηθούνται από λεία μυικά κύτταρα, τα μικροφάγα οργανώνονται σε στιβάδες, εναποτίθεται συνδετικός ιστός και μικροσταγονίδια λιπιδίων στον εκωκυττάριο χώρο, δημιουργώντας το αθήρωμα. Η εξέλιξή τους επιταχύνεται από συνυπάρχουσες καταστάσεις όπως, αρτηριακή υπέρταση, σακχαρώδης διαβήτης, υπερλιπιδαιμία και κάπνισμα. Οι αθηρωματικές αλλοιώσεις των αγγείων, είναι ένα συστηματικό φαινόμενο, προοδευτικής εγκατάστασης και αφορά όλο το αγγειακό δίκτυο, (στεφανιαίες, εγκεφαλικές ,νεφρικές αρτηρίες, αγγεία κάτω άκρων), με αποτέλεσμα την σταδιακή στένωση των αγγείων, αλλά και την αιφνίδια απόφραξη, με επικίνδυνα για την ζωή του ασθενούς επεισόδια, (π.χ.οξύ έμφραγμα μυοκαρδίου, αγγειακό εγκεφαλικό επεισόδιο). Συνεπώς, πρωταρχική σημασία στην πρόληψη των καρδιαγγειακών συμβαμάτων είναι η αντιμετώπιση και εξάλειψη των παραγόντων κινδύνου, όπως η υπέρταση, ο διαβήτης, η δυσλιπιδαιμία και το κάπνισμα. |
Δυσλιπιδαιμία
 |
H χοληστερόλη διαδραματίζει αποφασιστικό ρόλο στην εμφάνιση της αθηροσκλήρωσης, μόνη ή σε συνδυασμό με άλλους παράγοντες κινδύνου, όπως υπέρταση, σακχαρώδης διαβήτης, κάπνισμα και θετικό κληρονομικό ιστορικό καρδιαγγειακών νοσημάτων. Στην κλινική πράξη, προσδιορίζουμε την ολική χοληστερόλη, τα τριγλυκερίδια , την LDL(κακή) χοληστερόλη και την HDL(καλή) χοληστερόλη. Διάγνωση: CHOL>200mg/dl, LDL>100mg/dl, HDL<40mg/dl, Tgs >150mg/dl |
Βασικό ρόλο στην διαγνωστική προσπέλαση της υπερλιπιδαιμίας, είναι η διάκριση μεταξύ πρωτοπαθούς και δευτεροπαθούς δυσλιπιδαιμίας. Ο διαβήτης, ο υποθυρεοειδισμός, το νεφρωσικό σύνδρομο και η εξωγενής αιμοκάθαρση(τεχνητός νεφρός) , η μεταμόσχευση νεφρού αλλά και η λήψη φαρμάκων μπορεί να οδηγήσουν στην αύξηση των λιπιδίων αίματος. Σημειώνεται, ότι δεν υπάρχουν ειδικά ευρήματα στη φυσική εξέταση, σε άτομα με διαταραχές λιπιδίων, αν και μπορεί να αναγνωρίζονται ξανθώματα και ξανθελάσματα. Ο κύριος όγκος στοιχείων και δεδομένων που αποδεικνύουν την αιτιολογική σχέση της χοληστερόλης με τα καρδιαγγειακά νοσήματα προέρχεται από πειραματικές μελέτες πρόκλησης αθηρωμάτωσης σε ζώα, από γενετικές ενδείξεις, επιδημιολογικές μελέτες και κλινικές θεραπευτικές μελέτες. Η μείωση των επιπέδων χοληστερόλης συνοδεύεται από παράλληλη μείωση των θανατηφόρων και μη θανατηφόρων εμφραγμάτων μυοκαρδίου, αλλά και της συνολικής θνησιμότητας από καρδιαγγειακά νοσήματα. Η έναρξη υπολιπιδαιμικής αγωγής εξαρτάται από την εκτίμηση του καρδιαγγειακού κινδύνου, λαμβάνοντας υπ' όψιν τα επίπεδα της LDL, την ηλικία ασθενούς, τη συνύπαρξη άλλων παραγόντων κινδύνου και τυχόν προσβολή οργάνων στόχων.
Θεραπεία: διαιτητική αγωγή (εφαρμογή μεσογειακής δίαιτας), μείωση σωματικού βάρους, αθλητική δραστηριότητα (ισοτονική άσκηση), υπολιπιδαιμικά φάρμακα (στατίνη, φιμπράτη, δεσμευτικές ρητίνες, νικοτινικό οξύ, εζετιμίμπη, ειδικές παρεντερικές θεραπείες).
Κύηση
 |
Η κύηση επιφέρει σημαντικές αλλαγές στη φυσιολογία του καρδιαγγειακού συστήματος των γυναικών, υγιών και μή. Η κατανόηση των σταδιακών, προσαρμοστικών αλλαγών, είναι ουσιώδης, ώστε να αντιμετωπισθούν εγκαίρως τυχόν επιπλοκές, που θέτουν σε κίνδυνο την υγεία της μητέρας αλλά και του εμβρύου. Αιμοδυναμικές μεταβολές, όπως η αύξηση του κυκλοφορούντος όγκου αίματος, η αύξηση του όγκου παλμού και της καρδιακής παροχής, η μείωση των περιφερικών αντιστάσεων, επηρεάζουν κατά κύριο λόγο την αρτηριακή πίεση και την καρδιακή συχνότητα της εγκυμονούσας. Δομικές και ιστολογικές αλλαγές, (πχ κατακερματισμός των ινιδίων του συνδετικού ιστού, μείωση των βλεννοπολυσακχαριτών, απώλεια της φυσιολογικής διάταξης των ελαστικών ινών) έχουν παρατηρηθεί στο αορτικό τοίχωμα των γυναικών κατά την κύηση. Γυναίκες με συγγενείς παθήσεις του μέσου χιτώνα,(πχ σύνδρομο Marfan), μπορεί να βιώνουν αυξημένο κίνδυνο διαχωρισμού ή ρήξης της αορτής. Παράλληλα, η υπερπηκτικότητα της κύησης, αυξάνει τον κίνδυνο θρομβοεμβολικών επεισοδίων κατά την περίοδο της κύησης, του τοκετού αλλά και της λοχείας.Συμπτώματα εύκολης κόπωση, δύσπνοιας, ταχυσφυγμίας, μπορεί λανθασμένα να θεωρηθούν απότοκα της φυσιολογικής εγκυμοσύνης, αλλά μπορεί να υποκρύπτουν μια επικίνδυνη παθογένεια του καρδιαγγειακού, άγνωστα στην μητέρα, μέχρι την στιγμή της σύλληψης ή της κυοφορίας. Η προσεκτική εκτίμηση τυχόν συμπτωμάτων κατά την κύηση, είναι σημαντική για την φυσιολογική εξέλιξη και ολοκλήρωση της κύησης. |
Αρτηριακή υπερταση, συνοδεύει το 5-7% του συνόλου των κυήσεων, αποτελεί το συχνότερο αίτιο μητρικής και εμβρυϊκής νοσηρότητας, ιδιαίτερα στο πλαίσιο της προεκλαμψίας και εκλαμψίας.
Υπέρταση της κύησης ορίζουμε τιμές συστολικής πίεσης >140mmHg, και διαστολικής >90mmHg. Η υπερτασική νόσος της κύησης ταξινομείται:
- Χρόνια υπέρταση,( υπέρταση διαγνωσμένη προ κύησης, ή πριν την 20η εβδ)
- Υπέρταση κύησης, (υπέρταση διαγνωσθείσα μετά την 20η εβδ)
- Προεκλαμψία, (υπέρταση μετά την 20η εβδ με συνοδό πρωτεινουρία)
- Εκλαμψία, (προεκλαμψία με συνοδό επιληπτική κρίση)
- Προεκλαμψία επί χρόνιας υπέρτασης
Η αρτηριακή πίεση μετράται σε ήσυχο περιβάλλον, μετά από λίγα λεπτά ανάπαυσης, σε καθιστή θέση, χρησιμοποιώντας το κατάλληλο μέγεθος περιχειρίδας. Πρέπει να τονισθεί, ότι η σύσταση για λήψη φαρμακευτικής, αντι-υπερτασικής αγωγής, κατά την διάρκεια της κύησης πρέπει να γίνεται από ειδικούς καρδιολόγους, πάντα σε συνεργασία με τον θεράποντα ιατρό της εγκυμονούσας. Επίσης, πρέπει να είναι γνωστό, ότι πολλές κατηγορίες αντιυπερτασικών φαρμάκων, έχουν απόλυτη αντένδειξη την κύηση, λόγω τερατογένεσης, ενώ κανένα φάρμακο δεν έχει αποδειχθεί απολύτως ασφαλές κατά τη διάρκεια της κύησης. Πάντα, ο θεράπων ιατρός ζυγίζει τα οφέλη, σε σχέση με τις τυχόν παρενέργειες των χορηγούμενων φαρμάκων.
Προεκλαμψία:
Το συχνότερο αίτιο προωρότητας, συσχετίζεται με σοβαρό κίνδυνο νεογνικής και μητρικής νοσηρότητας. Η πρώιμη αποκάλυψη και διαφοροδιάγνωση της, έχει τεράστια κλινική σημασία για τη σωστή διαχείριση της εγκύου. Πρόκειται για μια συστηματική νόσο, που λαμβάνει χαρακτηριστικά συνδρόμου, πολύπλευρης παθοφυσιολογίας, πολλαπλών εμπλεκόμενων οργάνων, με διαφορετική κλινική εικόνα και βαρύτητα. Εμφανίζεται συχνότερα στην πρώτη κύηση, σε ηλικίες <18 ή >35, σε γυναίκες με ατομικό ή οικογενειακό ιστορικό προεκλαμψίας, στη μαύρη φυλή, σε παχύσαρκες (BMI >35kg/m2). Άλλοι επιβαρυντικοί παράγοντες είναι η χρόνια/προυπάρχουσα υπέρταση, (κυρίως η β-παθής υπέρταση), η συνύπαρξη κύησης με διαβήτη/νεφροπάθεια/ρευματικά νοσημάτα (πχ συστηματικός ερυθηματώδης λύκος) και θρομβοφιλία. Τέλος, η προεκλαμψία εμφανίζεται συχνότερα σε πολύδυμες κυήσεις, πολύτοκες γυναίκες, σε κυοφορία υδρωπικού εμβρύου, σε νόσους τροφοβλαστης, σε μύλη κύηση και σε εβρυική τρισωμία.
5% των περιπτώσεων προεκλαμψίας, αναπτύσσουν το σύνδρομο HELLP, (αιμόλυση, τρανσαμινασαιμία, θρομβοπενία). Οι αιτιοπαθογενετικοί μηχανισμοί της προεκλαμψίας, αποτελούν πεδίο διχογνωμίας των ειδικών. Η διαταραγμένη κυτταρική δομή του πλακούντα, η αύξηση του φλεγμονώδους φορτίου, οι ορμονικές ανισορροπίες και οι ανοσολογικές διαταραχές, συμβάλλουν στην παθογένεια του συνδρόμου. Η ενεργός συμμετοχή του πλακούντα στην παθοφυσιολογία είναι έκδηλη. Ο πλακούντας συνθέτει και απελευθερώνει στην μητρική κυκλοφορία κυτοκίνες, ελεύθερες ρίζες οξυγόνου, ενδοθηλίνη-1, και πιθανόν αυτοαντισωμάτων που ενεργούν ως διεγέρτες των υποδοχέων της αγγειοτενσίνης ΙΙ. Ολοι αυτοί οι παράγοντες αλληλεπιδρούν με το καρδιαγγειακό σύστημα της μητέρας, με επακόλουθη την αγγειακή δυσλειτουργία.
Καρδιακές αρρυθμίες
Οι αιμοδυναμικές και ορμονικές μεταβολές κατά την περίοδο της εγκυμοσύνης μπορεί να έχουν σαν αποτέλεσμα την αντιρροπιστική, (έως ένα βαθμό φυσιολογική) φλεβοκομβική ταχυκαρδία. Οι πρώιμες κολπικές και κοιλιακές συστολές είναι συχνές στην κύηση. Οι περισσότερες αρρυθμίες, ευτυχώς είναι καλοήθεις. Ωστόσο, μπορεί να καταγραφούν και αρρυθμίες, οι οποίες χρήζουν φαρμακευτικής αντιμετώπισης, (λαμβάνοντας υπ΄όψιν την δυνητικά επιβλαβή δράση των αντια-αρρυθμικων, στην φυσιολογική ανάπτυξη του εμβρύου). Οι παροξυσμικές υπερκοιλιακές ταχυκαρδίες, (υπό μορφή επανεισόδου, κολπικής μαρμαρυγής, ή πτερυγισμού) και σπανιότερα οι κοιλιακές ταχυκαρδίες, μπορεί να επιπλέξουν την κύηση και χρήζουν εκτίμησης από ειδικό αρρυθμιολόγο, λαμβάνοντας υπ όψιν πρωτίστως τον αποκλεισμό της υποκείμενης δομικής καρδιακής νόσου, (πχ μυοκαρδιοπάθεια λοχείας, υπερτροφική μυοκαρδιοπάθεια, στεφανιαία νόσος, ρευματική καρδιοπάθεια, συγγενείς καρδιοπάθειες).
Θρομβοεμβολική νόσος:
Η κύηση επιφέρει αλλαγές στο σύστημα πήξης, με αποτέλεσμα ο κίνδυνος φλεβοθρόμβωσης να είναι 4 φορές συχνότερος, τόσο κατά την διάρκεια της εγκυμοσύνης, περιγγενητικά, αλλά και στην λοχεία. Η αύξηση παραγόντων πήξης I, II, V, VII, VIII, X, XII, η αντίσταση στην πρωτείνη C, η μειωμένη πρωτεΐνη S, είναι μερικές από τις αλλαγές που συμβαίνουν στην κύηση, με αποτέλεσμα την δημιουργία δυνητικά μιας υπερπηκτικής κατάστασης. Παράλληλα, η κυοφορούσα μήτρα πιέζει το φλεβικό δίκτυο των κάτω ακρων, με αποτέλεσμα τον κίνδυνο εν τω βάθει φλεβοθρόμβωσης και πνευμονικής εμβολής σε 2ο χρόνο. Η συνεργασία του θεράποντος γυναικολόγου, με αιματολόγο (ώστε να διερευνηθει εγκαίρως πιθανή θρομβοφιλία) αλλά και ο απεικονιστικός έλεγχος των φλεβών κάτω ακρων, διαδραματίζει σημαντικό ρόλο στην έγκαιρη διάγνωση πιθανής θρόμβωσης και επακόλουθης λήψης μέτρων, (ελαστικές κάλτσες, αντιπηκτική αγωγή).
Ρευματική νόσος:
Η κατανόηση των αιμοδυναμικών μεταβολών της κύησης, σε συνδυασμό με την εμβάθυνση στην παθοφυσιολογία των βαλβιδοπαθειών διαδραματίζουν σημαντικό ρόλο. Αν και η επίπτωση ρευματικής καρδιακής νόσου μειώνεται στις ανεπτυγμένες χώρες, το μεταναστευτικό κύμα πληθυσμών από αναπτυσσόμενες και υποανάπτυκτες χώρες, καθιστά απαραίτητη την εγρήγορση για διάγνωση τυχόν βαλβιδοπαθειών, με κυριότερη στην ρευματική στένωση μιτροειδούς. Οι προσθετικές βαλβίδες (μεταλλικές ή βιοπροσθετικές) και η διαχείριση της αντιπηκτικής αγωγής, αποτελεί επίσης πρόβλημα κατα την διάρκεια κύησης, που χρήζει προσοχής και ειδικής αντιμετώπισης από έμπειρο ιατρικό προσωπικό.
Συγγενείς καρδιοπάθειες:
- Καρδιακές παθήσεις, με καλή ανοχή στην κύηση, πχ μεσοκολπική επικοινωνία, μεσοκοιλιακή επικοινωνία, ανοιχτός βοτάλειος πόρος, στένωση πνευμονικής βαλβίδας, υπερτροφική μυοκαρδιοπαθεια, βαλβιδοπάθειες αορτικής/μιτροειδούς. Σημειώνεται ότι η καλοήθης εξέλιξη της κύησης εξαρτάται απο την απουσία πνευμονικής υπέρτασης και καρδιακής ανεπάρκειας.
- Καρδιακές παθήσεις, με κακή ανοχή στην κύηση, πχ πρωτοπαθής πνευμονική υπέρταση, συνδρομο Eisenmenger, κυανωτικές καρδιοπάθειες/μή διορθωμένες, στένωση μιτροειδούς/αορτικής, σύνδρομο Marfan, στένωση ισθμού αορτής, διατατική μυοκαρδιοπάθεια πτωχής λειτουργικής κατάστασης, (NYHA III-IV).
H στενή συνεργασία θεράποντος γυναικολόγου και ειδικού καρδιολόγου, είναι απαραίτητη για μια ανέφελη κύηση.
Στεφανιαία νόσος:
Το οξύ έμφραγμα μυοκαρδίου, είναι σπάνιο σε νέες γυναίκες αναπαραγωγικής ηλικίας. Καθώς όπως η ηλικία των γυναικών που αποφασίζουν την τεκνοποίηση αυξάνει, αυξάνει σταδιακά και η επίπτωση των καρδιαγγειακών συμβαμάτων. Η συχνότητα των ΟΕΜ είναι 3-10 περιπτώσεις για καθε 100.000 τοκετούς, συχνότητα η οποία ενδέχεται να αυξηθεί. Παράγοντες κινδύνου, εκτός απο την ηλικία, παραμένουν η υπερλιπιδαιμία, το κάπνισμα, ο διαβήτης, το κληρονομικό ιστορικό πρώιμης καρδιαγειακής νόσου, η θρομβοφιλία. Άλλα αίτια οξέος στεφανιαίου συνδρόμου, είναι ο σπασμός ή διαχωρισμός ή θρόμβωση στεφανιαίων αρτηριών , οι κολλαγονώσεις στεφανιαίων αγγείων, η χρήση κοκαίνης, στένωση αορτικής βαλβίδας, και το φαιοχρωμοκύττωμα. Η έγκαιρη διάγνωση, συχνά καθυστερεί, καθώς τα σημεία και συμπτώματα αποδίδονται λανθασμένα στις φυσιολογικές εκδηλώσεις της εκυμοσύνης. Η αξιολόγηση των συμπτωμάτων/σημείων, του ΗΚΓ και της υπερηχοκαρδιογραφικής μελέτης, θέτουν την διάγνωση. Η επείγουσα στεφανιογραφική απεικόνιση, με πιθανή αγγειοπλαστική και τοποθέτηση ενδοπρόθεσης, είναι θεραπεία εκλογής. Όσων αφορά την θρομβόλυση, τα διαθέσιμα δεδομένα είναι ελάχιστα και ανεπαρκή για ασφαλή συμπεράσματα. Έχουν βέβαια ανακοινωθεί καλά αποτελέσματα εγκύων, που έχουν υποβληθεί σε θεραπεία θρομβόλυσης, όταν δεν είναι δυνατή άλλη παρέμβαση αποκατάστασης της στεφανιαίας αιματικής ροής.
Ανευρύσματα αορτής:
Η επίπτωση των θωρακικών αορτικών ανευρυσμάτων εκτιμάται περιπου στα 6-100000/ετησίως, αν και συχνότερα αφορούν τους άνδρες. Εντοπίζονται συχνότερα στην ανιούσα αορτή και λιγότερο συχνά στην κατιούσα θωρακική/κοιλιακή αορτή ή στο αορτικό τόξο. Υπάρχουν κληρονομικές παθήσεις που προσβάλλουν την αορτή και προδιαθέτουν στη δημιουργία ανευρυσμάτων, αλλά και στο διαχωρισμό των αγγείων, κατάσταση εξαιρετικά επικίνδυνη κατά την διάρκεια της κύησης, αλλά και του εργώδους τοκετού. Το σύνδρομο Marfan, η δίπτυχη αορτική βαλβίδα, το σύνδρομο Ehlers Danlos, και οι οκογενείς μορφές αορτικού διαχωρισμού, ανευρυσμάτων και αορτικής εκτασίας, μπορεί να είναι άγνωστες στην μητέρα κατά την περίοδο της κύησης, αλλά να περιπλέξουν την εγκυμοσύνη, με δυνητικά ολέθρια αποτελέσματα, τόσο για τη μητέρα, όσο και για το έμβρυο. Η έγκαιρη διάγνωση τους, έχει καθοριστική σημασία.
Περιγεννητικη μυοκαρδιοπαθεια:
Αποτελεί μια σπάνια μορφή καρδιακής ανεπάρκειας, με εικόνα διατατικής μυοκαρδιοπάθειας, που προσβάλλει υγιείς γυναίκες κατά τους τελευταίους μήνες κύησης ή κατά την λοχεία. Διαγνωστικά κριτήρια:
- Συμπτωματολογία καρδιακής ανεπάρκειας, (τελευταίος μήνας κύησης ή πρώτους πέντε μήνες μετά τοκετό)
- Απουσία άλλης αναγνωρίσιμης αιτίας ανεπάρκειας
- Συστολική δυσλειτουργία αριστερής κοιλίας
Η αιτιολογία της νόσου, παραμένει άγνωστή, ενώ έχουν διατυπωθεί διάφοροι παθογενετικοί μηχανισμοί, πχ φλεγμονή μυοκαρδίου/λεμφοκυτταρική διήθηση, καρδιακή απόπτωση, τοξικότητα ορμονών. Το συνηθέστερο σύμπτωμα είναι η δύσπνοια, ορθόπνοια, παροξυσμική νυκτερινή δύσπνοια, βήχας και αιμόπτυση. Η διάγνωση τίθεται με την βοήθεια της κλινικής συμπτωματολογίας και της υπερηχοκαρδιογραφικής εικόνας. Η θεραπεία βασίζεται στις κατευθυντήριες οδηγίες, όσων αφορά την αντιμετώπιση της διατατικής μυοκαρδιοπαθειας. Η αποκατάσταση της καρδιακής συσταλτικότητας εμφανίζεται σε ποσοστό 55%, σε διάστημα περίπου 6 μηνών από τη διάγνωση. Έχουν καταγραφεί όμως περιπτώσεις που χρειάστηκε μεταμόσχευση καρδίας, εμφύτευση συσκευών υποβοήθησης αριστερής κοιλίας, (LVAD), ή εμφύτευση απινιδιστή. Σε επαναλαμβανόμενη κύηση, η υποτροπή είναι συχνή, ακόμα και αν αποκατασταθεί πλήρως η συσταλτικότητα της αριστερής κοιλίας. Οι γυναίκες με εμμένουσα καρδιακή δυσλειτουργία, πρέπει να αποθαρρύνονται για επόμενη κύηση, λόγω αυξημένης νοσηρότητας και θνητότητας.
Κάπνισμα
 |
Οι βλαπτικές επιπτώσεις του καπνίσματος είναι γνωστές από πολλές μελέτες. Αποτελεί σημαντικός παράγοντας κινδύνου για στεφανιαία νόσο, αιφνίδιο καρδιακό θάνατο, αγγειακό εγκεφαλικό επεισόδιο, περιφερική αρτηριοπάθεια και ανεύρυσμα αορτής. Σχετίζεται με περίπου τριπλάσιο κίνδυνο εμφράγματος μυοκαρδίου και διπλάσιο κίνδυνο καρδιαγγειακού θανάτου. Σε συνδυασμό, με άλλον παράγοντα κινδύνου, πχ δυσλιπιδαιμία, το κάπνισμα οδηγεί σε 20πλάσιο κίνδυνο θανάτου ή εμφράγματος μυοκαρδίου. Δεν έχει βρεθεί ουδός βλαπτικού καπνίσματος, ενώ ο σχετικός κίνδυνος είναι ανάλογος του αριθμού τω τσιγάρων αλλά και της διάρκειας καπνίσματος. Οι ακριβείς μηχανισμοί αθηροσκλήρυνσης λόγω καπνίσματος δεν έχουν αποσαφηνιστεί. Φαίνεται όμως ο΄τι το κάπνισμα επιταχύνει την αθηρωμάτωση και ευοδώνει την θρόμβωση, προάγει την συνάθροιση αιμοπεταλίων και την συγκόλλησή τους. Παράλληλα, αυξάνει την συγκέντρωση φλεγμονωδών παραγόντων, προκαλεί ενδοθηλιακή δυσλειτουργία, αυξάνει τον κίνδυνο αγγειόσπασμου, διαταράσσει το σύστημα ινωδόλυσης και δημιουργεί συνθήκες αυξημένης θρομβογένεσης. Τέλος , το κάπνισμα προκαλεί έκλυση κατεχολαμινών, αυξάνει την αρτηριακή πίεση και την καρδιακή συχνότητα., διαταράσσοντας το ισοζύγιο προσφοράς και ζήτησης οξυγόνου στο μυοκάρδιο. Βλαπτικές επιπτώσεις έχει και το παθητικό κάπνισμα, καθώς αυξάνει τον σχετικό κίνδυνο εμφάνισης στεφανιαίας νόσου. Ευτυχώς, η διακοπή του καπνίσματος φαίνεται ότι μειώνει τον κίνδυνο σε μεγάλο βαθμό. Ο κίνδυνος εμφράγματος του μυοκαρδίου μπορεί να μειωθεί κατά το ένα τρίτο το πρώτο έτος μετά τη διακοπή, ενώ ο κίνδυνος για τους πρώην καπνιστές πλησιάζει εκείνον των ατόμων που ουδέποτε κάπνισαν εντός 3-4ετών. Επιπροσθέτως, η διακοπή καπνίσματος οδηγεί σε μείωση του κινδύνου για εγκεφαλικά επεισόδια, σε βελτίωση των συμπτωμάτων χωλότητας κάτω άκρων και μειώνει τον κίνδυνο εμφάνισης ανευρυσματικών διατάσεων κοιλιακής αορτής. |
Η παρέμβαση του ιατρού στην διακοπή καπνίσματος, είναι αφ’ενός συμβουλευτική, αλλά και σύσταση φαρμακευτικής αγωγής, (υποκατάστατα νικοτίνης και σεροτονινεργικές ουσίες πχ βουσπιρόνη, βουπροπιόνη και βαρενικικλίνη), φάρμακα που στοχεύουν στην νευροβιολογία του εθισμού στην νικοτίνη, με αποτέλεσμα την άμβλυνση των συμπτωμάτων στέρησης, αλλά και την στέρηση της ευχαρίστησης σε περίπτωση που ο καπνιστής δοκιμάσει ξανά να καπνίσει. Πρωτεύοντα ρόλο στην διακοπή αυτής της βλαπτικής συνήθειας, είναι η επιθυμία του ασθενούς να συμμορφωθεί.
